Θάνατοι «λόγω» COVID-19 και θάνατοι «με» COVID-19 κατά τη διάρκεια του κύματος παραλλαγής Omicron, μεταξύ νοσηλευόμενων ασθενών σε επτά νοσοκομεία τριτοβάθμιας περίθαλψης, Αθήνα, Ελλάδα
- Δημοσιεύθηκε:
Επιστημονικές Εκθέσεις 15, Αριθμός άρθρου: 13728 (2025)
Αφηρημένος
Στα ελληνικά νοσοκομεία, όλοι οι θάνατοι με θετικό τεστ SARS-CoV-2 υπολογίζονται ως θάνατοι COVID-19. Στόχος μας ήταν να διερευνήσουμε εάν η COVID-19 ήταν η κύρια αιτία θανάτου, μια συνεισφέρουσα αιτία θανάτου ή δεν σχετίζεται με θάνατο μεταξύ ασθενών που πέθαναν σε νοσοκομεία κατά τη διάρκεια του κύματος Omicron και καταγράφηκαν ως θάνατοι COVID-19. Επιπλέον, στοχεύσαμε να αναλύσουμε τους παράγοντες που σχετίζονται με την ταξινόμηση αυτών των θανάτων. Επανεξετάσαμε αναδρομικά όλους τους ενδονοσοκομειακούς θανάτους, που αναφέρθηκαν ως θάνατοι COVID-19, σε 7 νοσοκομεία, που εξυπηρετούν την Αθήνα, Ελλάδα, από την 1η Ιανουαρίου 2022 έως τις 31 Αυγούστου 2022. Ανακτήσαμε κλινικά και εργαστηριακά δεδομένα από αρχεία ασθενών. Κάθε θάνατος που αναφέρθηκε ως θάνατος COVID-19 χαρακτηρίστηκε ως: (Α) θάνατος «λόγω» COVID-19 ή (Β) θάνατος «με» COVID-19. Εξετάσαμε 530 ενδονοσοκομειακούς θανάτους, ταξινομημένους ως θανάτους COVID-19 (52,4% άνδρες, μέση ηλικία 81,7 ± 11,1 έτη). Κατηγοριοποιήσαμε 290 (54,7%) θανάτους ως αποδιδόμενους ή σχετιζόμενους με COVID-19 και σε 240 (45,3%) θανάτους που δεν σχετίζονται με COVID-19 Σε πολυμεταβλητή ανάλυση Οι δύο ομάδες διέφεραν σημαντικά ως προς την ηλικία (83,6 ± 9,8 έναντι 79,9 ± 11,8, p = 0,016), το ιστορικό ανοσοκαταστολής (11% έναντι 18,8%, p = 0,027), το ιστορικό ηπατικής νόσου (1,4% έναντι 8,4%, p = 0,047) και την παρουσία συμπτωμάτων COVID-19 (p < 0,001). Η παραμονή στο νοσοκομείο ήταν μεγαλύτερη σε άτομα που πέθαιναν από αιτίες που δεν σχετίζονται με το COVID-19. Από τους 530 ενδονοσοκομειακούς θανάτους, που καταγράφηκαν ως θάνατοι COVID-19, σε επτά νοσοκομεία της Αθήνας κατά τη διάρκεια του κύματος Omicron, 240 (45,28%) επανεκτιμήθηκαν ως μη άμεσα αποδιδόμενοι στην COVID-19. Η ακρίβεια στον προσδιορισμό της αιτίας θανάτου κατά τη διάρκεια της πανδημίας COVID-19 είναι υψίστης σημασίας για σκοπούς επιτήρησης και παρέμβασης.
Παρόμοιο περιεχόμενο που προβάλλεται από άλλους
Εισαγωγή
Ο θάνατος είναι το πιο αξιόπιστο σκληρό αποτέλεσμα που χρησιμοποιείται για την αξιολόγηση των επιπτώσεων μιας πανδημίας στη δημόσια υγεία και την παρακολούθηση της εξέλιξής της. Οι ερευνητές ανέφεραν μια προκατάληψη πληροφοριών που σχετίζεται με τους ορισμούς περιπτώσεων και θνησιμότητας για το COVID-19, που μπορεί να διαφέρει μεταξύ μελετών και μερικές φορές εντός μελετών1. Ως εκ τούτου, η ακρίβεια στον προσδιορισμό της αιτίας θανάτου κατά τη διάρκεια μιας πανδημίας είναι υψίστης σημασίας για σκοπούς επιτήρησης και παρέμβασης. Από την αρχή της πανδημίας SARS-CoV-2, διεξάγεται συνεχής συζήτηση σχετικά με τον ορισμό του θανάτου που αποδίδεται στη νόσο COVID-19. Το Ευρωπαϊκό Κέντρο Ελέγχου Νόσων (ECDC) χρησιμοποιεί τις κατευθυντήριες γραμμές που εξέδωσε ο Παγκόσμιος Οργανισμός Υγείας (ΠΟΥ), ορίζοντας για σκοπούς επιτήρησης ως θανάτους που αποδίδονται στη νόσο COVID-19 όλους τους θανάτους «που προκύπτουν από κλινικά συμβατή ασθένεια σε πιθανό ή επιβεβαιωμένο κρούσμα COVID-19, εκτός εάν υπάρχει σαφής εναλλακτική αιτία θανάτου που δεν μπορεί να σχετίζεται με τη νόσο COVID (π.χ. τραύμα)"2. Στο Ηνωμένο Βασίλειο, τη Δανία και άλλες χώρες όλοι οι θάνατοι, για τους οποίους καταγράφηκε θετικό τεστ PCR SARS-CoV-2 εντός των 30 ημερών πριν από την ημερομηνία θανάτου, καταγράφηκαν ως θάνατοι COVID-193,4,5.
Στην Ελλάδα, χρησιμοποιήθηκε ένας πιο συνοπτικός και απλός ορισμός, ορίζοντας ως θάνατο που σχετίζεται με τη νόσο COVID-19, κάθε θάνατο που επέρχεται σε άτομο με θετικό τεστ για SARS-CoV-2 κατά τη στιγμή του θανάτου. Ωστόσο, καθ' όλη τη διάρκεια της πανδημίας, κανένας από τους παραπάνω ορισμούς δεν μπόρεσε να προσδιορίσει με ακρίβεια ποιος πέθανε «από» ή «με» τη νόσο COVID-19. Όλοι οι παραπάνω ορισμοί εξυπηρέτησαν καλά τους σκοπούς επιτήρησης, τουλάχιστον κατά τη διάρκεια των αρχικών πανδημικών κυμάτων, συμπεριλαμβανομένης της παραλλαγής Delta. Ερευνητές από το Ηνωμένο Βασίλειο ανέφεραν ότι κατά τη διάρκεια των πρώτων πανδημικών κυμάτων, οι θάνατοι COVID-19 αποδόθηκαν με ακρίβεια στον ίδιο τον ιό προσεγγίζοντας μια εντυπωσιακή ακρίβεια 92-97%5. Στη Δανία, κατά τη διάρκεια του κύματος Delta, μόνο το εκτιμώμενο 10-20% των θανάτων που καταγράφηκαν ως θάνατοι COVID-19 οφείλονταν στην πραγματικότητα σε άλλες, μη σχετιζόμενες με το COVID-19, αιτίες4.
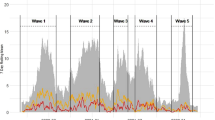
Ωστόσο, στην Ελλάδα και παγκοσμίως, τα επιδημιολογικά χαρακτηριστικά της πανδημικής άλλαξαν δραματικά με την έλευση της παραλλαγής Όμικρον, τον Ιανουάριο του 20226, όταν καταγράφηκε απότομη αύξηση του αριθμού των κρουσμάτων και μικρότερη αύξηση των εισαγωγών και των θανάτων7. Η υψηλότερη μολυσματικότητα8,9 και χαμηλότερη νοσηρότητα της νέας παραλλαγής, που σχετίζεται με χαμηλότερους κινδύνους νοσηλείας και θανάτου που σχετίζονται με το COVID-1910,11,12, σε συνδυασμό με το υψηλό ποσοστό εμβολιαστικής κάλυψης του πληθυσμού που είχε επιτευχθεί τότε στην Ελλάδα13 κατέστησε εύλογο ότι ένα σημαντικό ποσοστό νοσηλευόμενων ασθενών με συννοσηρότητες, οι οποίοι πέθαναν με θετικό τεστ για SARS-CoV-2 και καταγράφηκαν ως θάνατοι COVID-19, στην πραγματικότητα πέθαναν από άλλες αιτίες «με» COVID-19 και όχι από «αιτία» COVID-19.
Οι ερευνητές προσπάθησαν να αναλύσουν τη θνησιμότητα COVID-19 και να διαφοροποιήσουν τους θανάτους «λόγω» COVID-19, όπου η λοίμωξη SARS-CoV-2 ήταν η άμεση αιτία θανάτου ή πυροδότησε μια σειρά γεγονότων που τελικά οδήγησαν σε θάνατο, από θανάτους «με» COVID-19, όταν η λοίμωξη SARS-CoV-2 δεν έχει καμία σχέση με τη θανατηφόρα έκβαση. Αυτές οι μελέτες βασίστηκαν σε δεδομένα από πιστοποιητικά θανάτου, μια μέθοδο με περιορισμούς και πιθανές ανακρίβειες14,15.
Στόχος αυτής της μελέτης ήταν να αξιολογηθεί εάν οι ενδονοσοκομειακοί θάνατοι, που καταγράφηκαν ως θάνατοι που σχετίζονται με το COVID-19, σε επτά νοσοκομεία τριτοβάθμιας περίθαλψης στην ευρύτερη περιοχή της Αθήνας, Ελλάδα, κατά τη διάρκεια του κύματος Omicron, αποδόθηκαν στο COVID-19 ή σε άλλες αιτίες. Επιπλέον, στοχεύσαμε να αναλύσουμε τους παράγοντες που σχετίζονται με την ταξινόμηση αυτών των θανάτων. Για να αποφύγουμε τις ελλείψεις των πιστοποιητικών θανάτου, εξετάσαμε επίσης το αρχείο διαγραμμάτων κάθε ασθενούς και πήραμε συνέντευξη από τους θεράποντες ιατρούς.
Μεθόδους
Σχεδιασμός μελέτης
Αυτή είναι μια αναδρομική μελέτη παρατήρησης. Οι θάνατοι που καταγράφηκαν ως σχετιζόμενοι με τη νόσο COVID-19 εντοπίστηκαν από τα αρχεία πιστοποιητικών θανάτου των συμμετεχόντων νοσοκομείων. Στην Ελλάδα, ένα έντυπο αντίγραφο όλων των πιστοποιητικών θανάτου που εκδίδονται από ένα νοσοκομείο φυλάσσεται στα αρχεία του νοσοκομείου. Ως παράλληλη βάση δεδομένων, οι ερευνητές χρησιμοποίησαν το Εθνικό Αρχείο COVID-19, ένα ψηφιακό αρχείο όπου οι γιατροί εισάγουν επιδημιολογικές και κλινικές πληροφορίες, καθώς και εξόδους για ασθενείς που νοσηλεύονται σε νοσοκομεία για COVID-19. Όλοι οι ασθενείς, οι οποίοι πέθαναν στα συμμετέχοντα νοσοκομεία μεταξύ 1ης Ιανουαρίου 2022 και 31ης Αυγούστου 2022, με το COVID-19 να αναφέρεται στο πιστοποιητικό θανάτου τους και, κατά συνέπεια, καταχωρήθηκαν ως θάνατος COVID-19, συμπεριλήφθηκαν στη μελέτη. Η μελέτη αυτή έχει λάβει ηθική έγκριση από τα Συμβούλια Δεοντολογικής Αναθεώρησης των συμμετεχόντων νοσοκομείων. Η ενημερωμένη συγκατάθεση παραιτήθηκε καθώς τα δεδομένα ανωνυμοποιήθηκαν όταν συμπεριλήφθηκαν στη βάση δεδομένων για ανάλυση και δεν υπήρχε κίνδυνος ή βλάβη στους συμμετέχοντες. Όλες οι μέθοδοι που χρησιμοποιήθηκαν για τη μελέτη αυτή πραγματοποιήθηκαν σύμφωνα με τις θεσμικές και εθνικές κατευθυντήριες γραμμές και σύμφωνα με τη Διακήρυξη του Ελσίνκι σχετικά με την ιατρική έρευνα. Αυτό το άρθρο είναι μια αναθεωρημένη και διευρυμένη έκδοση μιας εργασίας με τίτλο "Θάνατοι από και με COVID-19 κατά τη διάρκεια του κύματος Omicron σε επτά νοσοκομεία τριτοβάθμιας περίθαλψης, Αθήνα, Ελλάδα", η οποία παρουσιάστηκε στο 33ο Ευρωπαϊκό Συνέδριο Κλινικής Μικροβιολογίας και Λοιμωδών Νοσημάτων, Κοπεγχάγη, Δανία16.
Ταξινόμηση των καταγεγραμμένων θανάτων
Κατηγοριοποιήσαμε όλους τους θανάτους της μελέτης σε δύο ομάδες: (α) θανάτους «λόγω» COVID-19, όπου η λοίμωξη ήταν είτε η άμεση είτε η μοναδική αιτία θανάτου ή προκάλεσε μια ακολουθία γεγονότων που τελικά οδήγησαν σε θάνατο και (β) θάνατοι «με» COVID-19, όπου ο θάνατος δεν σχετίζεται με τη λοίμωξη. Για την ταξινόμηση κάθε θανάτου, χρησιμοποιήσαμε δεδομένα από τρεις πηγές: (α) το πιστοποιητικό θανάτου, (β) το αρχείο διαγράμματος του ασθενούς (έντυπα και ηλεκτρονικά αρχεία) και (γ) πήραμε συνέντευξη από τον θεράποντα ιατρό με δομημένο ερωτηματολόγιο. Εξάγαμε επιδημιολογικά, κλινικά και θεραπευτικά δεδομένα, συμπεριλαμβανομένων δημογραφικών στοιχείων, συννοσηροτήτων, κατάστασης εμβολιασμού, λόγου εισαγωγής στο νοσοκομείο, ενδονοσοκομειακής μετάδοσης του SARS-CoV-2, του τμήματος όπου εισήχθη ο ασθενής, κλινικών σημείων και συμπτωμάτων COVID-19, εργαστηριακών και απεικονιστικών ευρημάτων που αποδίδονται στο COVID-19, ανάγκης για συμπληρωματικό οξυγόνο, ειδικής θεραπείας COVID-19 (συμπεριλαμβανομένης της έγκαιρης αντιιικής θεραπείας για ασθενείς υψηλού κινδύνου), και τα αποτελέσματα. Διαπιστώσαμε την παρουσία των ακόλουθων συννοσηροτήτων: χρόνια αποφρακτική πνευμονοπάθεια, διαβήτης, άσθμα, χρόνια νεφρική νόσος, ηπατική νόσος ή κίρρωση, αυτοάνοση διαταραχή, ανοσοκατεσταλμένη κατάσταση (π.χ. λοίμωξη HIV, μεταμόσχευση συμπαγών οργάνων), ρευματοειδής αρθρίτιδα, φλεγμονώδης νόσος του εντέρου, ισχαιμική καρδιοπάθεια, συμφορητική καρδιακή ανεπάρκεια και παροδικό ισχαιμικό επεισόδιο ή εγκεφαλικό επεισόδιο. Προσδιορίσαμε επίσης την τροποποιημένη βαθμολογία του δείκτη συννοσηρότητας Charlson κάθε ατόμου. Στη συνέχεια, ο αρχαιότερος ιατρός, ο οποίος ήταν ο θεράπων ιατρός του συγκεκριμένου ασθενούς πριν από το θάνατο, εξέτασε τα δεδομένα και απαντώντας σε δομημένο ερωτηματολόγιο έδωσε τη γνώμη του για την αιτία θανάτου. Τέλος, δύο ανώτεροι ερευνητές, ο καθένας με εμπειρία στη θεραπεία περισσότερων από 2.500 ασθενών με COVID-19, υπηρέτησαν ως ανεξάρτητοι αξιολογητές. Εξέτασαν προσεκτικά όλα τα διαθέσιμα δεδομένα, συμπεριλαμβανομένης της γνώμης του θεράποντος ιατρού και της δικής τους ιατρικής κρίσης, για να ταξινομήσουν κάθε θάνατο σε μία από τις τρεις κατηγορίες, όπως περιγράφεται παραπάνω. Πιο συγκεκριμένα, χαρακτηρίσαμε έναν θάνατο ως «οφειλόμενο» σε COVID-19 εάν ο ασθενής είχε σημεία, συμπτώματα και εργαστηριακά ευρήματα COVID-19 κατά τη στιγμή του θανάτου, συμπεριλαμβανομένης της πνευμονίας, επιβεβαιωμένα από απεικονιστικά ευρήματα, ανάγκη για συμπληρωματικό οξυγόνο, λήψη ειδικής θεραπείας COVID-19 και δεν είχε άλλη σαφή αιτία θανάτου. Για παράδειγμα, ο ενδονοσοκομειακός θάνατος ασθενούς που εισήχθη με πυρετό πρόσφατης έναρξης, υποξία, θετικό τεστ SARS-CoV-2, διάχυτες διηθήσεις ακτίνων Χ θώρακος και ανάγκη για συμπληρωματικό οξυγόνο, ο οποίος υποβλήθηκε σε θεραπεία με τυπικά πρωτόκολλα COVID-19 αλλά πέθανε παρά τη θεραπεία, ταξινομήθηκε ως θάνατος «λόγω» COVID-19. Ως θάνατο «με» COVID-19 χαρακτηρίσαμε θανάτους ασθενών που εισήχθησαν για άλλο λόγο, χωρίς σημεία και συμπτώματα που αποδίδονται σε COVID-19, χωρίς ανάγκη ειδικής θεραπείας COVID-19, με εξαίρεση την έγκαιρη αντιική θεραπεία για την πρόληψη της εξέλιξης σε ασθενείς υψηλού κινδύνου και είχαν άλλη προφανή αιτία θανάτου. Για παράδειγμα, ένας ασθενής που εισήχθη για χειρουργική επέμβαση ρουτίνας, ο οποίος βρέθηκε θετικός στον SARS-CoV-2 χωρίς να παρουσιάσει σημεία ή συμπτώματα COVID-19, δεν έλαβε θεραπεία COVID-19 και πέθανε από επιβεβαιωμένη χειρουργική επιπλοκή, ταξινομήθηκε ως θάνατος «με» COVID-19. Τέλος, η COVID-19 χαρακτηρίστηκε ως «συμβάλλουσα» στον θάνατο, σε ασθενείς με άλλη σαφή αιτία θανάτου αλλά ταυτόχρονα με σημεία, συμπτώματα και εργαστηριακά ευρήματα COVID-19. Αυτή η κατηγορία έχει ενσωματωθεί στην κατηγορία θανάτων «λόγω» COVID-19, στην ανάλυση.
Στατιστική ανάλυση
Οι περιγραφικές στατιστικές παρουσιάζονται ως μετρήσεις (%) για κατηγορικές μεταβλητές και ως διάμεσοι [25ο, 75ο εκατοστημόριο] για μη κανονικά κατανεμημένες συνεχείς μεταβλητές ή ως μέσοι όροι ± τυπική απόκλιση (SD) για κανονικά κατανεμημένες συνεχείς μεταβλητές. Η κανονικότητα της κατανομής εξετάστηκε χρησιμοποιώντας τη δοκιμή Kolmogorov-Smirnov. Οι συγκρίσεις ομάδων πραγματοποιήθηκαν χρησιμοποιώντας το t-test του Student και το τεστ Mann Whitney U για κανονικά και μη κανονικά κατανεμημένες μεταβλητές αντίστοιχα, chi-square για κατηγορικές μεταβλητές.
Οι πολυμεταβλητές αναλύσεις πραγματοποιήθηκαν χρησιμοποιώντας δυαδική λογιστική παλινδρόμηση. Συμπεριλήφθηκαν όλες οι μεταβλητές με τιμή p < 0,1 στη μονομεταβλητή ανάλυση, καθώς και μεταβλητές που θα ήταν λογικό να προστεθούν στο μοντέλο με βάση τη γνωστή βιβλιογραφία17. Δεν εφαρμόσαμε πολλαπλές διορθώσεις σύγκρισης για το μοντέλο λογιστικής παλινδρόμησης. Κάθε μεταβλητή που συμπεριλήφθηκε επιλέχθηκε με βάση τη βιολογική ευλογοφάνεια και προηγούμενες ενδείξεις πιθανής συσχέτισης με την ταξινόμηση θνησιμότητας COVID-19. Τα αποτελέσματα της λογιστικής παλινδρόμησης παρουσιάζονται ως Δείκτες Πιθανοτήτων (OR), με διαστήματα εμπιστοσύνης 95% (CI). Στατιστικά ευρήματα με τιμή p < 0,05 θεωρήθηκαν στατιστικά σημαντικά. Η ανάλυση πραγματοποιήθηκε χρησιμοποιώντας το SPSS Statistics for Windows, Version 25.0 (2017, Armonk, NY, IBM Corp.).
Αποτελέσματα
Εξετάσαμε συνολικά 530 ενδονοσοκομειακούς θανάτους, που καταγράφηκαν ως θάνατοι COVID-19, κατά την περίοδο της μελέτης. Τα δημογραφικά και κλινικά δεδομένα παρουσιάζονται στον Πίνακα 1. Αξίζει να σημειωθεί ότι στον πληθυσμό μας, μόνο 12 (2,3%) ασθενείς ανέφεραν προηγούμενο επεισόδιο λοίμωξης SARS-CoV-2. Η συντριπτική πλειοψηφία (95,6%) του πληθυσμού των ασθενών μας είχε τουλάχιστον μία συννοσηρότητα. Αφού εξετάσαμε τα πιστοποιητικά θανάτου, τα ιατρικά διαγράμματα και τη συνέντευξη με τους θεράποντες ιατρούς, καταλήξαμε στο συμπέρασμα ότι σε 240 (45,3%) από τις 530 περιπτώσεις που εξετάστηκαν, το COVID-19 δεν σχετίζεται με το θάνατο (θάνατοι "με" COVID-19). Σε 133 (25,1%) περιπτώσεις, η COVID-19 προσδιορίστηκε ως η άμεση αιτία θανάτου, ενώ σε 157 (29,6%) περιπτώσεις, η COVID-19 δεν ήταν η κύρια αιτία, αλλά συνέβαλε στην αλυσίδα γεγονότων που οδήγησαν σε θάνατο. Αυτές οι δύο τελευταίες κατηγορίες μαζί αντιπροσώπευαν 290 (54,7%) θανάτους που ταξινομήθηκαν ως «λόγω» του COVID-19.
Στην Ελλάδα, το πιστοποιητικό θανάτου περιέχει δύο διακριτές κατηγορίες αιτιών θανάτου: τις συνθήκες που προκάλεσαν άμεσα το θάνατο και τις συνθήκες που συνέβαλαν στο θάνατο. Η COVID-19 έχει αναφερθεί ως άμεση αιτία θανάτου σε 204 από τα πιστοποιητικά σπουδών και ως παράγοντας που συμβάλλει σε 324 πιστοποιητικά θανάτου. Και στις δύο περιπτώσεις, οι θάνατοι καταγράφηκαν επίσημα ως θάνατοι COVID-19. Μεταξύ των 204 θανάτων όπου ο COVID-19 αναφέρθηκε ως άμεση αιτία θανάτου στο πιστοποιητικό θανάτου, μετά την αξιολόγησή μας μόνο 132 (64,7%) θάνατοι αποδόθηκαν στον COVID-19. σε 71 θανάτους (34,8%) η COVID-19 δεν ήταν η άμεση αιτία αλλά συνέβαλε στον θάνατο και μόνο σε μία περίπτωση ταξινομήσαμε τον θάνατο ως μη σχετιζόμενο με το COVID-19. Από την άλλη, μεταξύ των 324 θανάτων όπου το COVID-19 αναγραφόταν στο πιστοποιητικό θανάτου ως παράγοντας που συνέβαλε, μετά την αξιολόγησή μας, ένας θάνατος αποδόθηκε στο COVID-19, σε 85 (26,2%) περιπτώσεις το COVID-19 δεν ήταν η άμεση αιτία αλλά ένας παράγοντας που συνέβαλε και σε 239 (73,5) περιπτώσεις θεωρήσαμε ότι το COVID-19 δεν σχετίζεται με θάνατο. Μεταξύ των 240 ασθενών που πέθαναν «με» COVID, η κύρια αιτία θανάτου ήταν βακτηριακή σήψη/σηπτικό σοκ (105/240), ακολουθούμενη από πνευμονία από αναρρόφηση (63/240), οξεία νεφρική ανεπάρκεια (10/240), εγκεφαλικό επεισόδιο (15/240), καρδιακή ανεπάρκεια (19/240) και καρκίνο συμπαγών οργάνων ή αιματολογικό καρκίνο (28/240). Διερευνήσαμε επίσης πιθανές διαφορές στις αποκλίσεις ταξινόμησης μεταξύ των συμμετεχόντων νοσοκομείων, αλλά οι διαφορές δεν έφτασαν σε στατιστική σημασία, αν και διαφορετικά νοσοκομεία μελέτης εξυπηρετούν διαφορετικούς πληθυσμούς μελέτης.
Στη συνέχεια, συγκρίναμε ασθενείς των οποίων ο θάνατος αποδόθηκε ή σχετίζεται με COVID-19 (θάνατος «λόγω» COVID-19) έναντι ασθενών των οποίων οι θάνατοι ταξινομήθηκαν ως μη σχετιζόμενοι με COVID-19 (θάνατοι «με» COVID-19), για να προσδιορίσουμε παράγοντες κινδύνου θανάτου «με» COVID-19. Στη μονομεταβλητή ανάλυση (Πίνακας 2), οι ασθενείς που πέθαναν «με» COVID-19, σε σύγκριση με εκείνους που πέθαναν «από» COVID-19 είχαν σημαντικά περισσότερες πιθανότητες να είναι νεότεροι (μέση τιμή ± SD 79,9 ± 11,8 έναντι 83,6 ± 9,8, P < 0,001), να έχουν κακοήθεια συμπαγών οργάνων, ηπατική νόσο τελικού σταδίου, να είναι ανοσοκατεσταλμένοι και να μολυνθούν μέσω νοσοκομειακής μετάδοσης. Αντίθετα, οι ασθενείς που πέθαναν «λόγω» COVID-19, ήταν πιο πιθανό να είναι μεγαλύτερης ηλικίας, να εισαχθούν σε θάλαμο μολυσματικών ασθενειών, να έχουν συμπτώματα και εργαστηριακά συμβατά με COVID-19, να λάβουν συμπληρωματικό οξυγόνο ή/και ειδική θεραπεία COVID-19.
Στην πολυμεταβλητή ανάλυση, χρησιμοποιώντας δυαδικό πολυμεταβλητό μοντέλο λογιστικής παλινδρόμησης, η μετάδοση της λοίμωξης στο νοσοκομείο, η ηπατική νόσος τελικού σταδίου, η ανοσοκαταστολή και η νεότερη ηλικία ήταν προγνωστικοί παράγοντες ότι ο επακόλουθος θάνατος ήταν «με» COVID-19 (Πίνακας 3).
Συζήτηση
Σε αυτή την αναδρομική, παρατηρητική μελέτη, διαπιστώσαμε ότι από τους 530 ενδονοσοκομειακούς θανάτους, που έχουν καταγραφεί ως θάνατοι COVID-19, σε επτά ελληνικά νοσοκομεία κατά τη διάρκεια του κύματος Omicron, μόνο 290 (54,7%) «οφείλονταν» στον COVID-19. Οι υπόλοιποι βρέθηκαν να είναι θάνατοι «με» COVID-19. Αυτή είναι η πρώτη μελέτη που βασίζεται όχι μόνο σε πιστοποιητικά θανάτου, αλλά και σε δεδομένα που εξάγονται από ειδικούς ιατρούς από το αρχείο διαγραμμάτων κάθε μεμονωμένου ασθενούς και στη γνώμη του θεράποντος ιατρού. Διαπιστώσαμε ότι οι ασθενείς που πέθαναν «με» COVID-19 ήταν πιο πιθανό να είναι νεότεροι, να εισαχθούν για οποιαδήποτε άλλη αιτία εκτός από COVID-19, να είχαν κακοήθεια ή ανοσοκαταστολή και να έχουν μολυνθεί στο νοσοκομείο. Οι ασθενείς που δεν εμφάνισαν συμπτώματα που σχετίζονται με το COVID-19 ουσιαστικά δεν εμφάνισαν τις ενεργές επιδράσεις της λοίμωξης. Ως αποτέλεσμα, οι θάνατοί τους δεν θεωρήθηκε ότι προκλήθηκαν άμεσα από το COVID-19. Αυτό υποδηλώνει ότι η απουσία συμπτωμάτων μπορεί να υποδηλώνει έλλειψη σημαντικών επιπτώσεων που σχετίζονται με τη νόσο COVID-19, ακόμη και αν ο ιός ήταν παρών.
Τα ευρήματά μας δείχνουν ότι ο υψηλότερος αριθμός θανάτων που αναφέρθηκαν από την Ελλάδα κατά τη διάρκεια του κύματος Omicron αντανακλούσε το υψηλότερο επίπεδο μετάδοσης του ιού στην κοινότητα και όχι απαραίτητα υψηλότερη νοσηρότητα ή αποδιδόμενη θνησιμότητα. Ομοίως, επειδή η μετάδοση στην κοινότητα ήταν υψηλή, ένα άτομο που εισήχθη για λόγο που δεν σχετίζεται με το COVID-19 ήταν πιο πιθανό να είχε θετικό αντιγονικό τεστ για SARS-CoV-2 κατά την εισαγωγή ή να έχει μολυνθεί μέσω ενδονοσοκομειακής μετάδοσης και ο επακόλουθος θάνατος που προκλήθηκε από την υποκείμενη νόσο να ταξινομηθεί εσφαλμένα ως θάνατος COVID-19. Η αξιολόγηση της σημασίας ενός θετικού τεστ αντιγόνου ή ακόμα και PCR κατά την εισαγωγή δεν είναι τόσο απλή όσο φαίνεται. Οι διαφορές στην πρόγνωση σε ασθενείς που εισήχθησαν με τυχαίο θετικό τεστ σε αντίθεση με την πραγματική λοίμωξη συζητήθηκαν σε μια μελέτη από τις Ηνωμένες Πολιτείες, όπου οι ασθενείς που εισήχθησαν για πραγματική λοίμωξη ήταν πιο πιθανό να λάβουν μηχανικό αερισμό και να πεθάνουν, αλλά και το σύστημα ταξινόμησης CDC που χρησιμοποιήθηκε κατά την εισαγωγή είχε ευαισθησία 83% στην ανίχνευση πραγματικών λοιμώξεων18. Onder et al., στην Ιταλία συζήτησαν επίσης σε ένα έγγραφο γνώμης ότι η χρήση της θετικότητας COVID-19 ως μοναδικού κριτηρίου για τον προσδιορισμό της αιτιώδους συνάφειας σε σχέση με τη νόσο COVID-19 θα οδηγούσε μόνο σε υπερεκτίμηση των θανάτων από COVID-1919.
Οι θάνατοι ηλικιωμένων ασθενών, που εισήχθησαν σε ειδικές Μονάδες COVID-19, με σημεία και συμπτώματα ενεργού COVID-19 και οι οποίοι έλαβαν ειδική θεραπεία COVID-19 ήταν πιο πιθανό να χαρακτηριστούν ως θάνατοι «οφειλόμενοι» σε COVID-19. Αντίθετα, οι ασθενείς που πέθαναν «με» COVID-19 ήταν νεότεροι αλλά με πιο σοβαρά υποκείμενα νοσήματα, εισήχθησαν σε θαλάμους εκτός COVID-19 και ήταν πιο πιθανό να μολυνθούν μετά την εισαγωγή τους στο νοσοκομείο. Προφανώς, καθώς ο πληθυσμός είχε βιώσει αύξηση των κρουσμάτων κατά την εποχή της Όμικρον, πολλά από τα οποία ήταν λιγότερο σοβαρά από ό, τι προηγουμένως, παρατηρήθηκε επίσης αύξηση στο ποσοστό των θανάτων που καταγράφηκαν εσφαλμένα ως θάνατοι COVID-19 και όχι θάνατοι «με» COVID-19. Ως εκ τούτου, τα ημερήσια στοιχεία που περιγράφουν τους θανάτους από COVID-19 ενδέχεται να ήταν λιγότερο ακριβή από ό,τι κατά τη διάρκεια των προηγούμενων πανδημικών κυμάτων. Στην περίπτωσή μας, οι μη σχετιζόμενοι θάνατοι περιελάμβαναν θανάτους λόγω άλλων λοιμώξεων, καρδιαγγειακά επεισόδια (εγκεφαλικό επεισόδιο και καρδιακή ανεπάρκεια), πνευμονία από εισρόφηση και καρκίνους συμπαγών οργάνων ή αιματολογικούς καρκίνους.
Αναφέρουμε ότι 240 (45,28%) από τους 530 θανάτους που καταγράφηκαν ως θάνατοι GOVID-19 δεν σχετίζονταν με τη νόσο COVID-19. Αρκετές εκθέσεις από εθνικές κοόρτες έχουν αντιμετωπίσει τις ανισότητες όσον αφορά την αποδιδόμενη θνησιμότητα και την αναφορά θανάτων κατά τη διάρκεια της πανδημίας. Μια ανασκόπηση των θανάτων COVID-19 στη Δανία, με βάση τα πιστοποιητικά θανάτου που έχουν καταχωριστεί στο Μητρώο Αιτιών Θανάτου της Δανίας, έδειξε παρόμοιο ποσοστό θανάτων «με» COVID-19, όχι «λόγω» COVID-19, από τις αρχές του 2022. Πιο συγκεκριμένα, οι υπολογισμοί πιθανοτήτων με βάση τον εβδομαδιαίο αριθμό θανάτων και τη συχνότητα μετάδοσης COVID-19 στην κοινότητα, έδειξαν ότι, μέχρι το τέλος της 6ης εβδομάδας το 2022, σχεδόν το 40% όλων των θανάτων που συμβαίνουν εντός 30 ημερών μετά από θετικό τεστ PCR COVID-19 θα πρέπει να ταξινομούνται ως θάνατοι «με» COVID-19 και όχι «λόγω» COVID-19. Πριν από την εμφάνιση της παραλλαγής Omicron, το ποσοστό αυτό κυμαινόταν από 10 έως 20%. Ως αποτέλεσμα, ο αριθμός θανάτων 30 ημερών COVID-19 υπερεκτίμησε όλο και περισσότερο τους θανάτους «λόγω» του COVID-19. Στην πραγματικότητα, ο πραγματικός αριθμός των θανάτων που προκαλούνται άμεσα από το COVID-19 έχει αυξηθεί μόνο ελαφρώς, ακόμη και όταν η μετάδοση της παραλλαγής Omicron στην κοινότητα οδηγεί σε αύξηση των κρουσμάτων4. Σε μια άλλη μελέτη από τη Σουηδία, οι ερευνητές εξέτασαν τη συμφωνία μεταξύ των στατιστικών θνησιμότητας COVID-19 που προέρχονται από κλινικό έλεγχο και πιστοποιητικά θανάτου στην κομητεία Ostergotland. Αξιολόγησαν περίπου 1000 θανάτους που καταγράφηκαν ως αποδιδόμενοι ή σχετιζόμενοι με λοίμωξη COVID-19 και διαπίστωσαν ότι στο 24% των περιπτώσεων, δεν σχετίζονταν καθόλου με τη λοίμωξη COVID-1920. Ένα άλλο παράδειγμα μεροληψίας στην αναφορά θανάτων COVID-19 βρίσκεται στην Κίνα. Από τον Δεκέμβριο του 2022, ο ορισμός για τους θανάτους από COVID-19 περιοριζόταν σε εκείνους που συνδέονται ειδικά με αναπνευστικές νόσους. Αυτή η αλλαγή οδήγησε σε σημαντικά χαμηλότερους αριθμούς αναφερόμενων θανάτων σε σύγκριση με τις προηγούμενες εκτιμήσεις της χώρας21.
Μια ανασκόπηση από την JPA Ioannidis τόνισε ότι οι χώρες της Αφρικής ήταν πιθανό να μην αναφέρουν τους θανάτους που αποδίδονται στον COVID-19, ενώ σε χώρες με εντατικές δοκιμές και αυξημένη ευαισθητοποίηση, οι θάνατοι ήταν πιο πιθανό να αναφερθούν ως σχετιζόμενοι με το COVID-19 στις αρχές της πανδημίας. Η ανασκόπηση σημείωσε επίσης ότι, ενώ οι εκτιμήσεις υπερβολικής θνησιμότητας παρέχουν μια πιο αξιόπιστη μέτρηση, θα μπορούσαν ακόμα να επηρεαστούν από έμμεσες επιπτώσεις της πανδημίας, όπως οι χαμένες θεραπείες για τον καρκίνο22. Ωστόσο, η σύγκριση των αναφερόμενων θανάτων με τα δεδομένα υπερβάλλουσας θνησιμότητας μπορεί να προσφέρει πολύτιμες πληροφορίες σχετικά με την ποιότητα των παγκόσμιων δεδομένων θνησιμότητας και να αποκαλύψει διαφορές μεταξύ των χωρών23. Σε μια έκθεση του 2021, οι συγγραφείς επαίνεσαν τη Γαλλία και το Βέλγιο για την ποιότητα των δεδομένων θνησιμότητας τους και το αντιπαρέβαλαν με το Τατζικιστάν, όπου υπήρχε σημαντική υποκαταμέτρηση. Ιδιαίτερο ενδιαφέρον είχε η περίπτωση του Περού, όπου η αλλαγή στον ορισμό της αιτίας θανάτου σχετικά με τη νόσο COVID-19 οδήγησε σε δραματική βελτίωση της ποιότητας των δεδομένων23. Η μελέτη μας έχει ορισμένους περιορισμούς, συμπεριλαμβανομένης της απουσίας δεδομένων σχετικά με τους ασθενείς που μεταφέρονται σε ΜΕΘ. Λόγω της σχετικής έλλειψης κλινών ΜΕΘ, οι νεότεροι ασθενείς με επιπλοκές που σχετίζονται με τη νόσο COVID-19 ήταν πιο πιθανό να λάβουν μηχανικό αερισμό από τους ηλικιωμένους ασθενείς με πολλαπλές συννοσηρότητες. Κατά συνέπεια, η μη συμπερίληψη των θανάτων σε ΜΕΘ μπορεί να οδηγήσει σε υποεκτίμηση των θανάτων «λόγω» του COVID-19 και όχι εκείνων που «με» COVID-19. Επιπλέον, δεν συμπεριλάβαμε τους θανάτους που συνέβησαν μετά την έξοδο από το νοσοκομείο, γεγονός που και πάλι θα μπορούσε να αλλοιώσει τα αποτελέσματα. Όπως και με τους θανάτους στις ΜΕΘ, η αδυναμία καταγραφής αυτών των θανάτων λόγω έλλειψης πρόσβασης σε πιστοποιητικά θανάτου και δεδομένα σχετικά με αυτούς τους θανάτους, θα μπορούσε να επηρεάσει τα αποτελέσματά μας. Ένας άλλος περιορισμός είναι η έλλειψη ομάδας ελέγχου, από την προ Όμικρον εποχή, καθώς και η πιθανή υποκειμενικότητα στην αξιολόγηση των κρουσμάτων. Στη μελέτη μας, συμπεριλάβαμε δεδομένα από 7 μεγάλα νοσοκομεία της Αθήνας, τα οποία αντικατοπτρίζουν με ακρίβεια τόσο τον συνολικό πληθυσμό της Αθήνας όσο και της Ελλάδας συνολικά. Ωστόσο, θα πρέπει να αποφεύγεται η εφαρμογή σε άλλες χώρες, δεδομένου ότι τόσο η ικανότητα του συστήματος υγειονομικής περίθαλψης όσο και η ένταση των πανδημικών κυμάτων διαφέρουν μεταξύ των χωρών. Τέλος, η μελέτη μας καλύπτει αρκετούς μήνες από την έναρξη του κύματος Omicron. Δεδομένης της εμφάνισης νεότερων παραλλαγών, είναι πιθανό τα ευρήματά μας να μην ισχύουν πλήρως για τα επόμενα στελέχη.
On the other hand, our study was not based solely on death certificates but also on data extracted from chart files and the opinion of caring physicians, and the independent assessment of two experienced reviewers, making our classification of each death more accurate. The question of death ‘with’ or ‘due to” COVID-19 remains a central issue to understand the impact of the pandemic. This question cannot be answered with any certainty through the sole use of death certificates, particularly given their inherent limitations14. In many hospitals, junior doctors and not senior physicians can often be tasked with signing medical certificates of cause of death, without the availability of autopsies15. The different populations served in each hospital could also have determined the practices of physicians signing death certificates. For example, one of the participating hospitals has a liver, kidney and stem cell transplant units but neither cardiothoracic surgery not neurosurgery units, which might make physicians more prone to recognise infectious complications of immunosuppressants and less likely to attribute causes of death to surgical complications. Prioritizing the condition leading to death can prove difficult: it is affected by the experience of the clinician, their prior knowledge of the patient and the presence of several comorbidities that may compete or co-exist15. This reliance on physician judgement ultimately introduces potential subjectivity and differences of opinion between physicians, inter-rater variability. Performing autopsies for all deceased would have helped address this problem, but it would be unfeasible.
Conclusions
In conclusion, we found that 45,28% of the deaths registered as COVID-19 deaths, in seven hospitals in Athens Greece, were reassessed as not directly attributable to COVID-19 in our analysis, but reflected the wide transmission of the Omicron variant in the community. However, to make reliable inferences about mortality from COVID-19, we must eliminate important biases that may lead to inaccurate conclusions, based on the use of inaccurate definitions.
Data availability
Data is available at the Pergamos Repository affiliated with the National and Kapodistrian university of Athens. https://pergamos.lib.uoa.gr/uoa/dl/frontend/el/home/research/item/3429316.
References
Pan, D., Nishimura, H. & Tang, J. W. Information bias for case definitions and mortality between and within studies over time undermines our understanding of COVID-19 transmission and disease severity. Clin. Microbiol. Infect. 30(6), 700–702. https://doi.org/10.1016/j.cmi.2024.02.002 (2024).
Surveillance definitions for COVID-19. ECDC. [Online] [Cited: January 22, 2023.] https://www.ecdc.europa.eu/en/covid-19/surveillance/surveillance-definitions
Paglino, E. et al. Differences between reported COVID-19 deaths and estimated excess deaths in counties across the united States, March 2020 to February 2022. medRxiv https://doi.org/10.1101/2023.01.16.23284633
Statens Serum Institutation. Surveillance of mortality related to the COVID-19 epidemic in Denmark. Memo from the SSI on the surveillance methods applied and the interpretation of collected data. [Online] February 17, 2022. [Cited: September 15, 2024.] https://www.ssi.dk/sygdomme-beredskab-og-forskning/sygdomsovervaagning/d/overvaagning-af-doedelighed
Slater, T. A. et al. Dying ‘due to’ or ‘with’ COVID-19: A cause of death analysis in hospitalised patients. Clin. Med. (Lond). 20(5), e189–e190. https://doi.org/10.7861/clinmed.2020-0440 (2020).
Viana, R. et al. Rapid epidemic expansion of the SARS-CoV-2 Omicron variant in Southern Africa. Nature 603(7902), 679–686. https://doi.org/10.1038/s41586-022-04411-y (2022).
Εθνικός Οργανισμός Δημόσιας Υγείας (ΕΟΔΥ). Εβδομαδιαία επισκόπηση επιτήρησης αναπνευστικών λοιμώξεων. [Διαδικτυακά] [Παραπομπή: 24 Σεπτεμβρίου 2024.] https://eody.gov.gr/en/epidemiological-statistical-data/weekly-epidemiological-reports/respiratory-infections-surveillance-weekly-overview/
Lyngse, Φ. Ρ. et al. Οικιακή μετάδοση της παραλλαγής Omicron του SARS-CoV-2 στη Δανία. Nat. Commun. 13 (1), 5573. https://doi.org/10.1038/s41467-022-33328-3 (2022).
Klompas, M., Pandolfi, M. C., Nisar, Α. Β., Baker, Μ. Α. &; Rhee, C. Συσχέτιση παραλλαγών Omicron vs άγριου τύπου SARS-CoV-2 με νοσοκομειακές λοιμώξεις SARS-CoV-2 σε περιφερειακό νοσοκομειακό σύστημα των ΗΠΑ. ΤΖΆΜΑ 328 (3), 296–298. https://doi.org/10.1001/jama.2022.9609 (2022).
Bhattacharyya, R. P. &; Hanage, W. P. Προκλήσεις στην εξαγωγή εγγενούς σοβαρότητας της παραλλαγής Omicron του SARS-CoV-2. Ν Engl. J. Med. 386(7), ε14. https://doi.org/10.1056/NEJMp2119682 (2022).
Ward, Ι. Λ. et al. Κίνδυνος θανάτων που σχετίζονται με τη νόσο COVID-19 για την Omicron του SARS-CoV-2 (B.1.1.529) σε σύγκριση με τη δέλτα (B.1.617.2): Αναδρομική μελέτη κοόρτης. BMJ 378, e070695. https://doi.org/10.1136/bmj-2022-070695 (2022). Δημοσιεύτηκε 2022 Αυγ 2.
Wolter, Ν. et al. Πρώιμη αξιολόγηση της κλινικής σοβαρότητας της παραλλαγής Omicron του SARS-CoV-2 στη Νότια Αφρική: Μια μελέτη σύνδεσης δεδομένων. Νυστέρι 399 (10323), 437–446. https://doi.org/10.1016/S0140-6736(22)00017-4 (2022).
Ελληνική Κυβέρνηση. Εκστρατεία εμβολιασμού κατά της νόσου COVID-19. [Διαδικτυακά] [Παραπομπή: 24 Σεπτεμβρίου 2024.] https://emvolio.gov.gr/en
Pritt, B. S., Hardin, N. J., Richmond, J. A. &; Shapiro, S. L. Σφάλματα πιστοποίησης θανάτου σε ακαδημαϊκό ίδρυμα. Αρχ. Pathol. Lab. Med. 129 (11), 1476–1479. https://doi.org/10.5858/2005-129-1476-DCEAAA (2005).
Jefferson, T., Dietrich, M., Brassey, J. &; Heneghan, C. Κατανόηση των ορισμών και της αναφοράς θανάτων που αποδίδονται στον COVID-19 στο Ηνωμένο Βασίλειο—Αποδεικτικά στοιχεία από αιτήματα FOI. medRxiv https://doi.org/10.1101/2022.04.28.22274344
Μπασούλης, Δ. κ.ά. Θάνατοι από και με COVID-19 κατά τη διάρκεια του κύματος Omicron σε επτά νοσοκομεία τριτοβάθμιας περίθαλψης, Αθήνα, Ελλάδα [παρουσίαση εργασίας] στο 33ο Ευρωπαϊκό Συνέδριο Κλινικής Μικροβιολογίας και Λοιμωδών Νοσημάτων, Κοπεγχάγη, Δανία.
Bursac, Z., Gauss, C. H., Williams, D. K. &; Hosmer, D. W. Σκόπιμη επιλογή μεταβλητών στην λογιστική παλινδρόμηση. Πηγαίος κώδικας Biol. Med. 3, 17. https://doi.org/10.1186/1751-0473-3-17 (2008).
Hohl, Γ. Μ. et al. Σύγκριση μεθόδων ταξινόμησης των εισαγόμενων ασθενών με SARS-CoV-2 ως εισαχθέντων για COVID-19 έναντι συμπτωματικού SARS-CoV-2: Μια μελέτη κοόρτης. PLoS ένα. 18(9), E0291580. https://doi.org/10.1371/journal.pone.0291580 (2023).
Onder, G., Rezza, G. &; Brusaferro, S. Ποσοστό θνησιμότητας και χαρακτηριστικά ασθενών που πεθαίνουν σε σχέση με το COVID-19 στην Ιταλία. JAMA 323 (18), 1775–1776. https://doi.org/10.1001/jama.2020.4683 (2020).
Spreco, A., Andersson, C., Sjödahl, R. &; Timpka, T. Συμφωνία μεταξύ στατιστικών θνησιμότητας COVID-19 που προέρχονται από κλινικό έλεγχο και πιστοποιητικών θανάτου στην κομητεία Östergötland, Σουηδία. Δημόσιος. Υγεία. 221, 46–49. https://doi.org/10.1016/j.puhe.2023.06.007 (2023).
Yu, Β. Η εφημερίδα Guardian. Η Κίνα αλλάζει τον ορισμό των θανάτων από Covid καθώς αυξάνονται τα κρούσματα. [Online] Δεκ. 21, [Παραπομπή: 24 Σεπτεμβρίου 2024.] (2022). https://amp.theguardian.com/world/2022/dec/21/china-covid-infection-surge-puts-end-of-global-emergency-in-doubt-who
Ιωαννίδης, J. P. A. Υπερεκτίμηση και υποεκτίμηση των θανάτων COVID-19. Eur. J. Επιδημιόλη. 36 (6), 581–588. https://doi.org/10.1007/s10654-021-00787-9 (2021).
Karlinsky, A. &; Kobak, D. Παρακολούθηση της υπερβάλλουσας θνησιμότητας σε όλες τις χώρες κατά τη διάρκεια της πανδημίας COVID-19 με το παγκόσμιο σύνολο δεδομένων θνησιμότητας. Elife 10, e69336. https://doi.org/10.7554/eLife.69336 (2021).
Χρηματοδότηση
Η μελέτη αυτή δεν έλαβε καμία χρηματοδότηση.
Πληροφορίες συντάκτη
Συγγραφείς και συνεργασίες
Συνεισφορές
DB Επιμέλεια δεδομένων, Επικύρωση, Επίσημη ανάλυση, Έρευνα, Συγγραφή - αρχικό σχέδιο, Έρευνα KL, Έρευνα IP, Έρευνα MC, Έρευνα PA, Έρευνα PM, Έρευνα VR, Έρευνα VP, Έρευνα SS, Έρευνα VEG, Έρευνα MNG, Έρευνα CM, Έρευνα GP, Έρευνα TK, Έρευνα VP, Έρευνα GC, Έρευνα MC, Έρευνα AA, Σύλληψη NVS, Συγγραφή - Αρχικό σχέδιο, Εποπτεία Όλοι οι συγγραφείς συμμετείχαν στην αναθεώρηση και επεξεργασία του χειρογράφου.
Αντεπιστέλλοντες συγγραφείς
Δηλώσεις δεοντολογίας
Αντικρουόμενα συμφέροντα
Οι συγγραφείς δηλώνουν ότι δεν υπάρχουν ανταγωνιστικά συμφέροντα.
Ηθική έγκριση
Η μελέτη αυτή έχει λάβει ηθική έγκριση από τα Συμβούλια Δεοντολογικής Εξέτασης των συμμετεχόντων νοσοκομείων, δηλαδή το Συμβούλιο Επιστημονικής και Ηθικής Εξέτασης του Γενικού Νοσοκομείου Λαϊκό, το Συμβούλιο Επιστημονικής και Ηθικής Αναθεώρησης του Γενικού Νοσοκομείου Ερυθρού Σταυρού, το Συμβούλιο Επιστημονικής και Ηθικής Εξέτασης του Γενικού Νοσοκομείου Ευαγγελισμός, το Συμβούλιο Επιστημονικής και Ηθικής Εξέτασης του Γενικού Νοσοκομείου Γεώργιος Γεννηματάς, το Συμβούλιο Επιστημονικής και Ηθικής Αναθεώρησης του Γενικού Νοσοκομείου Αττικόν, το Συμβούλιο Επιθεώρησης Επιστημονικής και Ηθικής του Τζάνειου Γενικού Νοσοκομείου και το Επιστημονικό και Δεοντολογικό Συμβούλιο του Νοσοκομείου Νοσημάτων Θώρακος Σωτηρία. Η ενημερωμένη συγκατάθεση παραιτήθηκε καθώς τα δεδομένα ανωνυμοποιήθηκαν όταν συμπεριλήφθηκαν στη βάση δεδομένων για ανάλυση και δεν υπήρχε κίνδυνος ή βλάβη στους συμμετέχοντες.
Πρόσθετες πληροφορίες
Σημείωση του εκδότη
Η Springer Nature παραμένει ουδέτερη όσον αφορά τις αξιώσεις δικαιοδοσίας σε δημοσιευμένους χάρτες και θεσμικούς δεσμούς.
Ηλεκτρονικό συμπληρωματικό υλικό
Παρακάτω είναι ο σύνδεσμος προς το ηλεκτρονικό συμπληρωματικό υλικό.
Δικαιώματα και άδειες
Ανοικτή Πρόσβαση Αυτό το άρθρο διατίθεται με άδεια Creative Commons Attribution 4.0 International License, η οποία επιτρέπει τη χρήση, την κοινή χρήση, την προσαρμογή, τη διανομή και την αναπαραγωγή σε οποιοδήποτε μέσο ή μορφή, εφόσον αναφέρετε κατάλληλα τον αρχικό συγγραφέα και την πηγή, παρέχετε έναν σύνδεσμο προς την άδεια Creative Commons και αναφέρετε εάν έγιναν αλλαγές. Οι εικόνες ή άλλο υλικό τρίτων σε αυτό το άρθρο περιλαμβάνονται στην άδεια Creative Commons του άρθρου, εκτός εάν αναφέρεται διαφορετικά σε πιστωτικό όριο για το υλικό. Εάν το υλικό δεν περιλαμβάνεται στην άδεια Creative Commons του άρθρου και η προβλεπόμενη χρήση σας δεν επιτρέπεται από νομοθετική ρύθμιση ή υπερβαίνει την επιτρεπόμενη χρήση, θα πρέπει να λάβετε άδεια απευθείας από τον κάτοχο των πνευματικών δικαιωμάτων. Για να δείτε ένα αντίγραφο αυτής της άδειας, επισκεφθείτε http://creativecommons.org/licenses/by/4.0/.
Σχετικά με αυτό το άρθρο
Παραθέστε αυτό το άρθρο
Μπασούλης, Δ., Λογιώτη, Κ., Παπαοδυσσέας, Ι. κ.ά. Θάνατοι «λόγω» COVID-19 και θάνατοι «με» COVID-19 κατά τη διάρκεια του κύματος της παραλλαγής Omicron, μεταξύ νοσηλευόμενων ασθενών σε επτά νοσοκομεία τριτοβάθμιας περίθαλψης, Αθήνα, Ελλάδα. Sci Rep 15, 13728 (2025). https://doi.org/10.1038/s41598-025-98834-y
Λάβει
Αποδεκτός
Δημοσιευμένος
DOIhttps://doi.org/10.1038/s41598-025-98834-y









Δεν υπάρχουν σχόλια